ICSI
Inyección Espermática Intracitoplasmática
Inyección Espermática Intracitoplasmática
La inyección intracitoplasmática de un espermatozoide (ICSI) es un procedimiento de laboratorio desarrollado para ayudar a las parejas infértiles que recurrirán a una Fertilización in vitro por factor masculino severo. El ICSI involucra la inyección de un único espermatozoide directamente en el citoplasma del ovocito utilizando una micropipeta de vidrio. Esta técnica ha estado disponible por más de 25 años alcanzando altas tasas de fertilización.
La principal ventaja del ICSI, es que requiere sólo un espermatozoide por ovocito, mientras en un In Vitro convencional son necesarios entre 50.000 y 100.000. Por ello, esta técnica resuelve con éxito la mayoría de los problemas de esterilidad de causa masculina severa.
El tratamiento de icsi consta de las siguientes etapas:
Asesoramiento a la pareja.

Fecha inicio del tratamiento
Se inicia segundo día del ciclo

Extracción de ovulos entre el día 12/14 del ciclo

Esta muestra puede ser de pareja o banco

Se inyecta un único espermatozoide dentro del mismo

Luego de la fecundación, los embriones se cultivan en incubadora

Se programará la transfer el 5° día de desarrollo embrionario

Se realiza una prueba del embarazo en sangre 10/14 días post transf
Consultanos todos los detalles sobre todo el tratamiento de Fecundación in Vitro mediante ICSI
contactanos

En esta etapa se confecciona la historia clínica de la pareja, donde se evalúan antecedentes personales y familiares, cirugías previas, tiempo de evolución de la infertilidad y edad de ambos. También se toma en cuenta el antecedente de tratamientos previos.
Asimismo se realizan las pruebas pertinentes, como ecografías, análisis hormonales, estudio del semen y otras que se consideren necesarias.
Es en función de esta evaluación en conjunto, que el equipo médico determinará qué técnica de reproducción asistida es la más adecuada. Se asesorará a los pacientes acerca de los reales alcances y limitaciones del procedimiento.

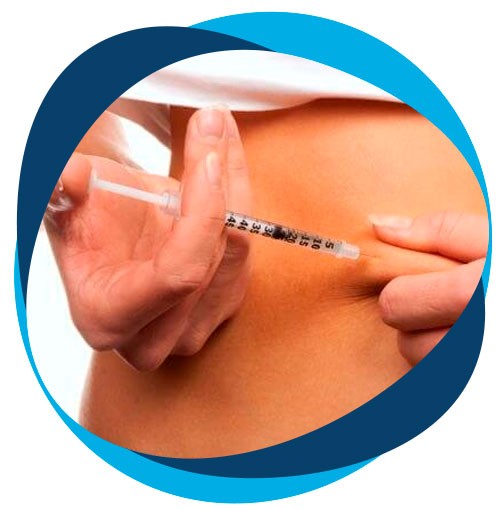
En un ciclo menstrual espontáneo, las mujeres generalmente maduran y ovulan un único óvulo. Con el fin de incrementar las posibilidades de embarazo, se realiza una estimulación del ovario para lograr el crecimiento de múltiples folículos. Para ello, a partir del inicio de la menstruación se indica medicación por aproximadamente 10 días (por lo general inyectable y que la paciente se auto-administra) y se monitorea el crecimiento de los folículos con controles ecográficos periódicos, a fin de determinar ajustes de dosis y momento de la captación de los óvulos.


La captación de ovocitos es un procedimiento sencillo y bien tolerado que consiste en punzar los ovarios bajo control ecográfico transvaginal, con la paciente sedada a fin de evitar todo tipo de molestias. Habitualmente se realiza en 20 minutos.
La pareja deberá proveer este día, en un horario que le será indicado, una muestra de semen previa abstinencia de 2-3 días para su procesamiento en el laboratorio.
En caso de varones que así lo requieran, mujeres solas o parejas femeninas, se recurrirá a muestras de semen de banco.


Previo cultivo de 2 a 5 hs, se procede a desproveer a los ovocitos de las células que lo rodean y establecer su grado de madurez. Solo los ovocitos maduros (MII) se inseminarán mediante esta técnica.
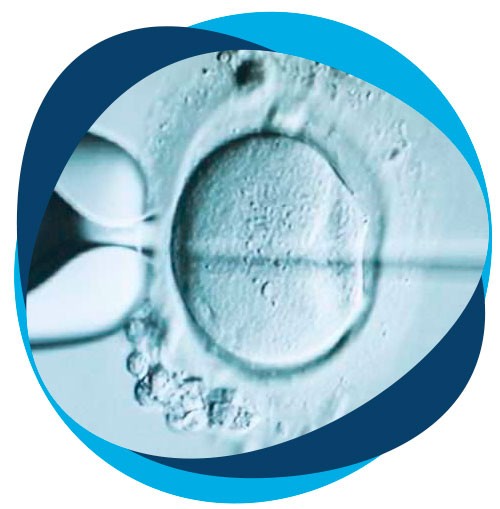
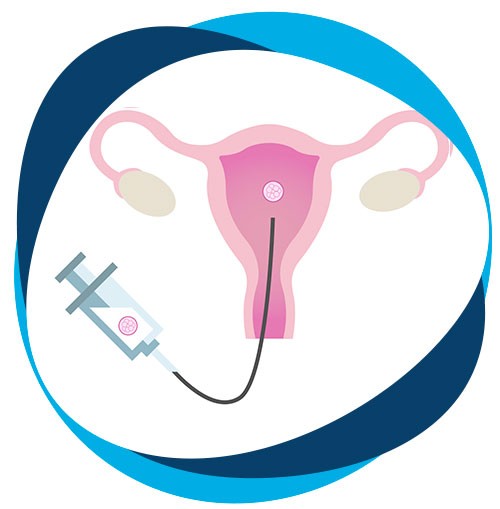
Se fija el óvulo con una pipeta de sujeción al tiempo que se inyecta un único espermatozoide dentro del mismo con una pequeña aguja, denominada micropipeta.
Dicho espermatozoide podrá ser seleccionado mediante observación (ICSI convencional) o utilizando alguna técnica de selección espermática complementaria.
Todo este procedimiento se realiza en un microscopio a 400 aumentos equipado con manipuladores electrónicos y/o hidráulicos, lo cual permite movimientos precisos en las tres dimensiones del espacio.



Luego de la fecundación, los embriones continúan su desarrollo en la incubadora, en un medio de cultivo que les aporta el medio y los nutrientes necesarios para su progresión.
Se debe tener en cuenta que así como no todos los ovocitos fertilizan, no todos los embriones tienen el mismo potencial evolutivo. De este modo, coexistirán al mismo tiempo embriones de buena, regular y mala calidad.


Se programará la transferencia embrionaria el quinto día de desarrollo embrionario.
Este procedimiento consiste en trasladar al útero el embrión que ha desarrollado en el laboratorio. Para ello se carga en un catéter de transferencia el embrión contenido en una gota de medio de cultivo y se introduce en el útero bajo control ecográfico.
Es un procedimiento sencillo y bien tolerado que no requiere sedación y habitualmente se realiza en 15-20 minutos.

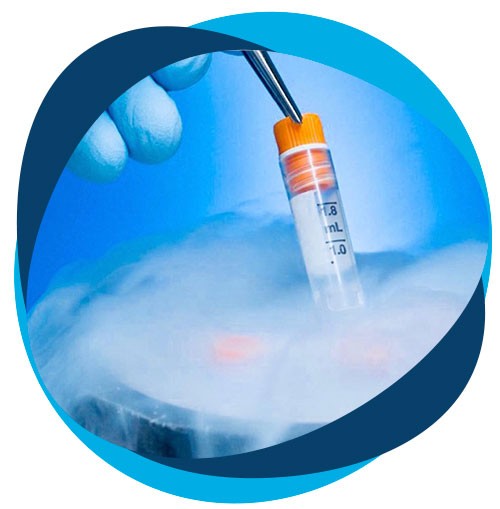

En el caso de contar con un número de embriones de buena calidad que exceda la cantidad de embriones a transferir, se procederá a la criopreservación de los mismos para su posterior uso.
Una vez criopreservados, el tiempo de almacenamiento no modifica los resultados reproductivos.


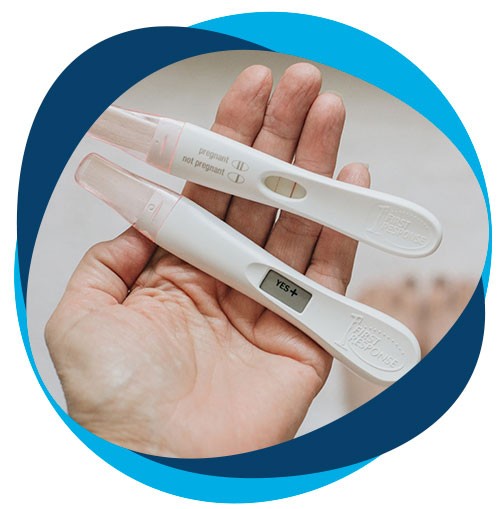
Se realiza una determinación de hormona del embarazo en sangre 10 a 14 días post transferencia embrionaria.
La Beta-hCG es una hormona producida por el embrión, cuya detección en sangre es señal de que el mismo ha logrado implantar. Es la señal más precoz de que se ha producido un embarazo.
En caso de ser positivo, se citará a la paciente para efectuar una ecografía a los 10-15 días.
Ante un resultado negativo, se citara a la paciente o pareja a una nueva consulta para evaluar el caso y determinar los pasos a seguir.
Consulta con nuestro especialista todos los detalles sobre todo el tratamiento de Fecundación in Vitro mediante ICSI y cómo puede ayudarte a cumplir tu deseo de ser madre.
solicitar + infoLa tasa de embarazo múltiple se encuentra en relación directa a la cantidad de embriones transferidos al útero. Los embarazos múltiples se relacionan con mayor riesgo de prematurez y complicaciones neonatales así como secuelas a largo plazo. En IN VITRO Buenos Aires, asumimos el compromiso de realizar la transferencia de un único embrión salvo indicación médica contraria, asesorando permanentemente a las pacientes acerca de los beneficios asociados a esta práctica. Esto nos ha llevado a reportar tasas de embarazo múltiple del 7,14%.
Consiste en una respuesta exagerada de los ovarios a la medicación administrada, que se manifiesta habitualmente por el aumento de tamaño de los ovarios, con distensión abdominal.
Si bien cierto grado de hiperestimulación es necesario en todos los ciclos de FIV (es la llamada hiperestimulación controlada), en ocasiones ésta puede ser grave. La hiperestimulación grave ocurre en menos del 1% de los ciclos y requiere hospitalización.
El abordaje de ésta problemática en IN VITRO Buenos Aires consiste en realizar una estimulación ovárica individualizada, a fin de disminuir al mínimo posible la ocurrencia de esta complicación.
Excepcionalmente pueden producirse complicaciones relacionadas con la punción transvaginal.